Болезнь Шинца или на медицинском языке – остеохондропатия кости пятки, была впервые описана в 1907 году хирургом из Швеции Хаглундом, чуть позже ее изучением занялся сам Шинц, чье имя и носит заболевание.
Чаще всего поражает детей: мальчиков в возрасте 9–11 лет, девочек – 7–8 лет.
Также подвержены патологии взрослые, активно занимающиеся спортом.
Болезнь Шинца – это заболевание, которое характеризуется нарушением процесса окостенения в бугре пяточной кости.
В результате плохого кровоснабжения в районе губчатой кости развивается так называемый асептический некроз (разрешение элемента сустава).
Патологическому процессу могут подвергаться как обе конечности, так и одна.

Развитие болезни у каждого пациента может проявляться по-разному – у одних в острой форме, у других – в вялотекущей.
Основными симптомами данной патологии являются:
боль в пятке, которая начинает усиливаться во время или после движения;
появление припухлости в месте поражения сустава;
затруднение процесса сгибания и разгибания стопы;
во время пальпации припухлости больной может жаловаться на резкие болевые ощущения;
покраснение кожи и повышение местной температуры;
хромота больной ноги во время ходьбы;
невозможность встать на пораженную ногу без дополнительной поддержки (трость, костыль);
могут наблюдаться болевые ощущения в месте прикрепления ахиллова сухожилия к пяточной кости;
во время сна или нахождения ноги в горизонтальном положении боль немного стихает или проходит совсем;
при движении больной опирается на передний отдел стопы, с целью ослабления болевых ощущений.
В некоторых случаях может наблюдаться атрофия и гиперестезия кожи на пятке, а также атрофия мышц голени.
Остеопороз у детей и подростков: причины, симптомы, лечение (фото)
Остеопороз – заболевание , которое в основном поражает женщин старшей возрастной группы. Но этой патологии подвержены также дети и подростки. До недавнего времени установить факт поражения костей до того, как произойдет перелом, было весьма затруднительно, так как для диагностики использовали обычный рентгеновский снимок. В связи с развитием медицинской техники, измерение плотности ткани уже не проблема, и врач без труда может определить замедленное нарастание костной массы, дефицит которой может достигать 40-50%, и выявить остеопороз у детей.

На фото кость в норме (слева) и пораженная остеопорозом
Причины
Кости ребенка растут и формируются до полового созревания, причем рост в длину происходит за счет хрящевой ткани, а в ширину – за счет образования костной ткани.
Причины, по которым развивается детский остеопороз, можно разделить на две большие группы:
Снижение интенсивности костеобразования.
Повышение разрушения костной ткани.
Интересно, что баланс этот может нарушаться в любом возрасте. В случае внутриутробной патологии говорят о врожденном остеопорозе. К нему могут приводить:
недоношенность и незрелость ребенка;
внутриутробная гипоксия (недостаток кислорода) и гипотрофия (сниженная масса) при нарушении функции плаценты;
повторные роды с малыми промежутками и многоплодная беременность;
хронические заболевания матери и работа во время беременности на производстве с ненормированным графиком;
интоксикации (алкоголь, курение, наркотики) в период вынашивания.
У детей первого года жизни заболевание часто связано со следующими факторами:
искусственное вскармливание неадаптированными смесями;
нарушение процессов всасывания в кишечнике;
недостаточное ультрафиолетовое облучение и дефицит витамина Д;
нарушение правил гигиены.
Остеопороз у подростков может быть обусловлен:
курением и злоупотреблением алкоголем;
неправильным питанием с недостатком молочных продуктов в рационе;
отсутствием физической активности;
хроническими заболеваниями желудочно-кишечного тракта, почек, печени;
системными и воспалительными патологиями (туберкулез, коллагенозы);
действием радиоактивных и токсических веществ;
длительным обездвиживанием по каким-либо причинам.
Также факторами риска развития остеопороза в детском возрасте является прием некоторых лекарственных препаратов:
глюкокортикостероидных гормонов, применяемых при лечении воспалительных и аутоиммунных заболеваний;
антиконвульсантов (противосудорожных таблеток), которые используют при эпилепсии;
химиотерапевтических веществ ;
некоторых антибиотиков (тетрациклин, циклоспорин);
препаратов, снижающих кислотность желудка (антацидов), принимаемых при изжоге.

Баланс синтезирования и разрушения костной ткани может нарушиться в любом возрасте и даже во время внутриутробного развития
Как ставят имплантанты зубов — этапы имплантации зубов, цены, фото
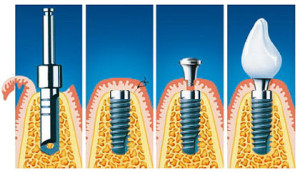
Разработки в современной стоматологии из года в год совершенствуются, и на сегодняшний день можно без труда восстановить утраченные зубы. Рассмотрим, как ставят имплантанты зубов и что из себя представляет имплант.
Имплантация позволяет восстановить удаленные с корнем зубы. В роли имплантанта используют конструкцию, которая после установки заменит пациенту его утраченный зуб.
Изготавливают такие конструкции из разных материалов, чаще всего из сплава титана. Имплант вставляется прямо в кость десны, играя роль зубного корня. На него ставится искусственная зубная коронка , благодаря которой нелегко отличить живой зуб от искусственного.
Состоит имплантант из двух частей. Первая — корневая, вкручиваемая в кость. Вторая — абатмент, соединяющая коронку и корневую часть. Обе части могут в разных случаях либо устанавливаться отдельно, либо являться частью одного цельного импланта.
Имплантант практически ничем не уступает живому зубу. Имея крепкий корень, такой искусственный зуб способен пережевывать и даже грызть твердую пищу.
Существует много страхов пациентов, связанных с установкой имплантантов. В первую очередь возникает страх перед болью, во-вторых, перед риском внесения бактерий и отторжения. На самом деле процедура не страшна. Следует лишь разобраться как вставляют имплантант зуба. Тем более, что современные виды анестезии способствуют заглушению даже самой сильной боли. А металлы из титановой группы, используемые при изготовлении имплантантов, не вызывают аллергии и отлично приживаются.
Остеопения: симптомы, лечение остеопении
Остеопенией называется снижение минеральной плотности костной ткани. Данное заболевание не является начальной стадией остеопороза , но может в конечном итоге привести к его развитию.
Что такое остеопения и кто находится в зоне риска
У лиц, достигших тридцатилетнего возраста, происходит постепенное снижение плотности костей, а значит, их истончение. Как известно, клетки нашего организма постоянно обновляются. Так, после 30 лет происходит замедление процесса обновления костной ткани, в результате чего ее новые клетки не успевают заменять собой все разрушенные в процессе жизнедеятельности организма.
В итоге кости человека истончаются, возникает дополнительный риск их перелома. Если остеопорозявляется быстро прогрессирующим и весьма опасным заболеванием, остеопения лишь значительно увеличивает возможность возникновения переломов костей в будущем. Риск перелома повышается с увеличением возраста человека. Чем плотнее кости человека, когда он достиг тридцати лет, тем медленнее в последующие годы будет происходить их истончение.
Остеопения никак себя не проявляет, разрушение костной ткани никаким образом не сказывается на самочувствии пациента. Как уже было сказано, постепенное истончение костей является закономерным процессом старения человеческого организма. Однако существуют факторы, способствующие ускорению данного процесса. К развитию остеопении приводит радиоактивное облучение организма, длительный прием стероидных препаратов, лечение химиотерапией. Получение разнообразных травм, как правило, в основном не сказывается на минеральном составе костей. У женщин данная патология встречается гораздо чаще, чем у мужчин. Наибольшая потеря костной массы у них приходится на период наступления менопаузы.
Установить точный диагноз остеопении возможно только в условиях медицинского учреждения, с помощью специального рентгена. После проведения процедуры проводится сравнение показателей плотности костной ткани пациента с показателями здорового человека. В случае значительного отклонения уровня плотности костей от нормального уровня диагностируется остеопения.
Нормальный показатель плотности костной ткани человека составляет не более – 1,0. При остеопении данный показатель достигает уровня – 2,5. В случае получения результата показателя от – 2, 5 и менее следует говорить о развитии остеопороза. Улучшению данных показателей способствуют ежедневные физические нагрузки, правильное питание с преобладанием витамина D и кальция, прием определенных пищевых добавок. Источником витамина D для организма также является солнце. Однако не следует забывать, что находиться под ним рекомендуется в утренние часы либо после четырех часов дня. В противном случае возможно получение кожных ожогов.
На десне появилась белая язвочка: фото, лечение
Что делать, если на десне появилась белая язвочка? Фото, лечение и причины недуга, когда такой симптом требует немедленного визита к врачу, а когда с ним возможно справиться самостоятельно.
Ранки такого характера появляются на внутренней стороне щек и губ, в горле, под языком и на деснах. Они не только мешают приему пищи, но и вызывают неприятный запах изо рта .
Причины возникновения
Когда во рту возникает язва белого цвета, то главные вопросы — это «что это?» и «от чего она возникла?». Самая благоприятная из всех причин в этом случае — обычная травма слизистой. Она возникает из-за натирания протеза, случайного укуса во время еды, неправильного прикуса или даже после чистки жесткой щеткой.
У ребенка частым фактором становится стоматит. Афтозную формупровоцируют:
стресс; хронический запор; постоянные травмы; дисфункция эндокринной системы; слабый иммунитет.
От хронического вида болезни страдают взрослые. Афты в таком случае исчезают через 3-7 дней, но иногда симптом не проходит и за месяц. Язвенный стоматит возникает при отсутствии лечения обычной формы заболевания, отличается яркой клинической картиной и сильным процессом интоксикации.
При язвенном гингивитеэрозии поражают десна, а при ангине их можно заметить в горле, на миндалинах. Есть и другие причины афт и ранок на слизистой:
Гингивостоматит некротический — появляется на фоне низкого иммунитета и авитаминоза. Симптомы яркие: неприятный запах от белых пятнышек, температура, дискомфорт. Туберкулез — появлению пятен предшествуют бугорки, а они развиваются под влиянием бактерий из легких, попадающих на травмированную ткань. Боль резкая, часто сопровождается кровотечением. При ВИЧе этот симптом поражает треть больных. Некачественные стоматологические процедуры — белые язвы иногда возникают после лечения зуба или укола анестезии. Сифилис — если он послужил причиной болезни, то болевые ощущения могут отсутствовать. На самих афтах образуется белый налет. При раке тоже появляются язвочки — они иногда совсем не приносят дискомфорта, просто долго не заживают. Нехватка витаминов — для предотвращения симптома в таких случаях достаточно включить в меню больше овощей и фруктов.
Заболевания инфекционного характера становятся причиной появления белых пятен во рту у детей разных лет. При дифтерии на слизистой имеется желтоватая пленка, при ветрянке образуются многочисленные розовые высыпания с экссудатом. Для катаральной стадии кори характерны точки белого цвета, окруженные воспаленной тканью. Герпесу предшествуют папулы, которые постепенно сменяются яркими язвами.
Лигатурный свищ после операции: фото, причины, лечение
В медицинской практике лигатурными свищами принято называть, как правило, осложнения, связанные с ранее проведенным хирургическим вмешательством. Обычно лигатурный свищ является следствием нагноения, инфильтратов или эвентрации операционных рубцов. Основной причиной возникновения заболевания является имплантационная контаминация вследствие загрязнения шовного материала болезнетворными микроорганизмами.
Что такое лигатурный свищ
Лигатурой называется нить, используемая для перевязки кровеносных сосудов во время проведения операционного вмешательства. Наложение лигатурного шва способствует остановлению и последующему предупреждению кровотечений. Хирургическая нить, как известно, применяется для зашивания ран при проведении большинства операций.
Лигатурный свищ является частым осложнением проведения хирургического вмешательства и представляет собой воспалительный процесс в месте сшивания раны при наличии загрязненной бактериями лигатурной нити. Вокруг свища образуется гранулема – уплотнение, состоящее из самой нити, а также клеток, опоясанных макрофагами и фибробластами, фиброзной тканью, плазматическими клетками и коллагеновыми волокнами. Процесс нагноения лигатурной нити может привести, в конечном счете, к развитию абсцесса .
Причины появления
Основной причиной образования лигатурного свища является инфицирование шовного материала (лигатуры). Свищ может образовываться в тех участках раны, где имеются хирургические нити. Распознание лигатурного свища не имеет затруднений, поскольку процесс его развития имеет ярко выраженные симптомы:
Образование уплотнений и грибовидных грануляций вокруг инфицированного участка раны. На ощупь появившиеся бугорки могут быть горячими.
Воспаление ограниченного участка послеоперационного рубца.
Отделение гноя из раны (в некоторых случаях незначительное, редко — большое).
Покраснение на месте наложенного шва.
Появление отека и болезненных ощущений в области возникновения свища.
Повышение температуры до 39 градусов.
Чаще всего свищи возникают в результате применения шелковой нити для зашивания раны. Лигатурный свищ может иметь небольшой размер и не доставлять особого беспокойства пациенту. В некоторых случаях нагноение достигает больших размеров и не проходит на протяжении очень длительного времени. В этом случае лигатурный свищ может стать причиной вторичного инфицирования или привести к полной интоксикации организма, вплоть до инвалидности. Свищ, как правило, имеет наружное отверстие, через которое происходит выделение его содержимого наружу. Частое выделение гноя может стать причиной дерматита , поскольку он раздражает кожу.
Лигатурный свищ может возникнуть через несколько месяцев и даже лет после проведения операционного вмешательства. Установить его локализацию можно при помощи некоторых способов: метод касательной плоскости, метод четырех точек, метод двойных снимков и т.п.
Базалиома – разновидость рака кожи: причины, классификация, симптомы и стадии, методы лечения и отзывы, фото
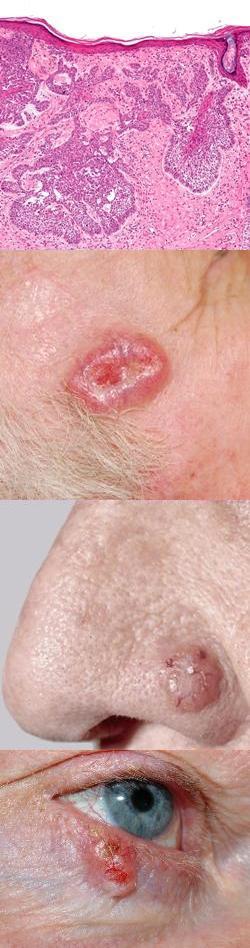 Базалиома
Базалиома представляет собой злокачественную опухоль, развивающуюся из атипических клеток базального слоя эпидермиса и относящуюся к одной из разновидностей
рака кожи. Поскольку эпидермис является специфической структурой кожного покрова, базалиомы могут локализоваться исключительно на
коже . В принципе, базалиома может развиться на любом участке кожи, однако наиболее часто опухоль локализуется на лице и голове (веки, нос, верхняя губа, носогубная складки, щеки, ушная раковина или волосистая часть головы).
Базалиома является наиболее благоприятной с точки зрения излечения и последующей выживаемости опухолью кожи. Отличительной чертой данного злокачественного новообразования является то, что опухоль не дает метастазов, поэтому относительно хорошо подвергается излечению.
Базалиома – общая характеристика и механизм развития опухоли
Базалиома также называется базально-клеточным раком кожи, разъедающей
язвойили карциноидом кожи. Все данные термины используются в качестве синонимов для обозначения одной и той же патологии, а именно – опухоли кожи из атипически измененных клеток базального слоя эпидермиса.
В настоящее время базалиомы составляют от 60 до 80% среди всех разновидностей рака кожи. Развиваются опухоли в основном у людей старше 50 лет. В более молодом возрасте базалиомы практически не встречаются. В популяции опухоль несколько чаще поражает мужчин. Суммарный риск заболеть данной разновидностью рака кожи в течение всей жизни составляет 30 – 35% для мужчин и 20 – 25% для женщин. То есть, опухоль встречается довольно часто – у каждого третьего мужчины и у каждой четвертой женщины.
Опухоль специфична для кожи и никакие другие органы не поражает, то есть, базалиомы могут формироваться исключительно на кожных покровах.
Наиболее часто базалиома локализуется на следующих участках кожи:
Верхняя губа;
Верхнее или нижнее веко;
Нос;
Носогубные складки;
Щеки;
Ушная раковина;
Шея;
Волосистая часть головы;
Лоб.
В 90% случаев базалиома локализуется на указанных участках кожи лица. В остальных 10% случаев опухоль может сформироваться на коже туловища, рук или ног.
По характеру роста базалиомы относятся к злокачественным опухолям, поскольку новообразование растет не в капсуле, а, не имея какой-либо оболочки, просто прорастает в ткани, разрушая их нормальную структуру. Базалиома растет не только в глубину, но и в ширину, что проявляется одновременным расширением площади опухоли и увеличением объема поврежденных подлежащих тканей. То есть, за счет роста в ширину базалиома захватывает новые здоровые участки кожи, расположенные на границе с опухолью. А за счет роста в глубину опухоль последовательно прорастает сначала все слои кожи, а затем и подкожную жировую клетчатку. Как правило, внешние размеры базалиомы коррелируют с глубиной ее разрастания в ткани. То есть, чем большую площадь имеет поверхность базалиомы на коже, тем глубже она проросла в ткани.
Несмотря на агрессивный характер роста, заключающийся в прорастании тканей с нарушением их структуры и функций, базалиома медленно увеличивается в размерах – обычно не более 5 мм в год. Это делает опухоль медленно-прогрессирующей, а потому относительно хорошо поддающейся лечению.
Однако помимо агрессивного инвазивного роста любая злокачественная опухоль характеризуется способностью к метастазированию, которого у базалиомы нет. То есть, базалиома не дает метастазов в другие органы, и это отличает ее от других злокачественных опухолей различных локализаций и происхождения.
Поскольку базалиома обладает только одним обязательным свойством злокачественного новообразования (агрессивным характером роста), а вторым – нет (способностью к метастазированию), то ее часто относят к пограничным опухолям. Это означает, что базалиома обладает свойствами и доброкачественной, и злокачественной опухоли одновременно.
Базалиома развивается из переродившихся клеток базального слоя эпидермиса. Чтобы понимать, что это означает, необходимо представлять себе строение кожи и особенно ее верхнего слоя – эпидермиса. Так, кожа состоит из гиподермы, дермы и эпидермиса. Самый верхний слой, который мы видим у любого человека – это эпидермис, состоящий из пяти слоев. Самый нижний слой называется базальным или ростковым, за ним идет шиповидный, далее следуют зернистый и блестящий, и покрывает их – роговый. Именно роговый слой является наружным и непосредственно контактирует с окружающей средой. Базалиома формируется из клеток базального слоя эпидермиса, претерпевших злокачественное перерождение.
Поскольку эпидермис и, соответственно, его базальный слой имеется только на кожном покрове, то базалиома может формироваться исключительно на коже. В других органах базалиома не может образоваться никогда.
Внешне базалиома представляет собой пятно,
родинкуили возвышение на коже, которое постепенно увеличивается в размерах, причем в центральной части образуется углубление и язва, покрывающаяся коркой. При отрывании данной корочки видна изъязвленная кровоточащая поверхность. Базалиому можно принять за ранку, однако она в отличие от истинной
раны , никогда не заживает полностью. То есть, язва в центре опухоли может практически зажить, но затем опять образоваться и т.д. Изъязвленная базалиома формируется при довольно длительном существовании опухоли, а на начальных этапах она напоминает обычный вырост на коже или родинку.
Базалиома кожи, кожи лица и носа
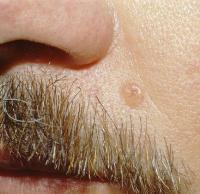
Термины "базалиома кожи" и "базалиома кожи лица" не совсем корректны, поскольку в них присутствует избыточное уточнение. Так, базалиома всегда локализуется только на коже, на каких-либо других органах данная опухоль не может сформироваться никогда и ни при каких обстоятельствах. То есть, базалиома бывает всегда только кожи. Поэтому термин "базалиома кожи" представляет собой вариант того избыточного и ненужного уточнения, которое емко и образно описывается выражением "масло масляное".
В термине "базалиома кожи лица" также присутствует неверное и ненужное уточнение "базалиома кожи" и дополнительно указывается, на каком именно участке кожного покрова локализуется опухоль – лицо. Однако в 90% случаев базалиомы локализуются на коже лица, и врачи для уточнения их расположения всегда указывают гораздо более точные ориентиры, такие, как крыло носа, носогубная складка и др. Поэтому, по сути, термин "базалиома кожи лица" одновременно содержит и ненужное уточнение, и совершенно неточное указание локализации опухоли.
Термин "базалиома носа" представляет собой вариант правильного обозначения вида опухоли и уточнения ее локализации. Формирование базалиомы на носу происходит довольно часто у людей разного пола и возраста. Однако по своему течению, клиническим разновидностям и методам лечения базалиома носа ничем не отличается от таковой любой другой локализации, например, базалиомы века или базалиомы шеи и т.д. Поэтому нецелесообразно рассматривать базалиому каждой локализации отдельно. В дальнейшем тексте статьи приведем данные, характерные для всех базалиом любой локализации, и если будет необходимо подчеркнуть какие-либо особенности опухоли носа, это будет сделано.
Базалиома глаза
Базалиомы глаза не существует, поскольку данная опухоль может локализоваться только на кожных покровах. Однако базалиома может сформироваться на веках или на коже в области внутреннего угла глаза. В этом случае люди часто ошибочно называют такие новообразования базалиомами глаза, хотя на самом деле они являются опухолями кожи. Течение, клинические формы и методы терапии базалиом, располагающихся в непосредственной близости от глаза, точно такие же, как и для опухолей любой другой локализации (например, носа, шеи, губы и др.), поэтому мы не будем выделять их в отдельные разделы.
Базалиома и рак кожи
Базалиома является одной из трех разновидностей рака кожи. Помимо базалиом, к раку кожи относят следующие опухоли:
По сравнению с меланомой и плоскоклеточным раком, базалиома обладает более доброкачественным течением, а потому в 80 – 90% случаев поддается полному излечению, после которого человек живет достаточно длительный промежуток времени и умирает от других причин или заболеваний. Отличительными чертами базалиомы является медленный рост и отсутствие метастазов в другие органы. Меланома и плоскоклеточный рак растут гораздо быстрее и характеризуются высокой склонностью к метастазированию, из-за которых они являются более агрессивными, а потому и потенциально опасными опухолями.
Однако медленный рост базалиомы и отсутствие метастазов не означает, что ее не нужно удалять, поскольку данная опухоль все же относится к злокачественным. Основной признак, по которому базалиома относится к злокачественным новообразованиям – это ее агрессивный рост, при котором опухоль не имеет оболочки и растет прямо внутрь тканей, разрушая их структуру полностью. Из-за такого характера роста базалиома полностью нарушает структуру участка кожи, на котором локализуется, и поэтому подлежит удалению. К сожалению, после удаления базалиома рецидивирует в 50% случаев, что также характерно для рака.
Базалиома (начальная и развернутая стадия) – фото
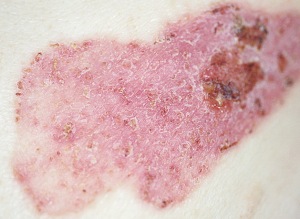
На данной фотографии изображена поверхностная базалиома.
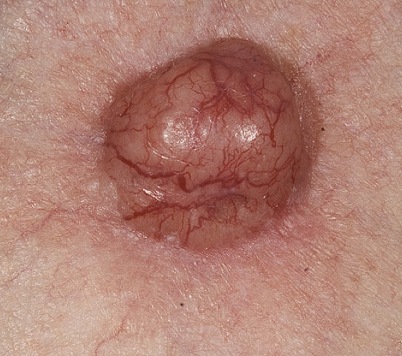
На данной фотографии изображена узловая базалиома.
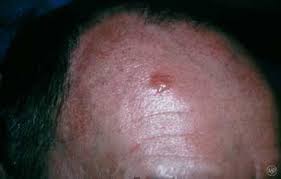
На данной фотографии изображена базалиома на начальной стадии.
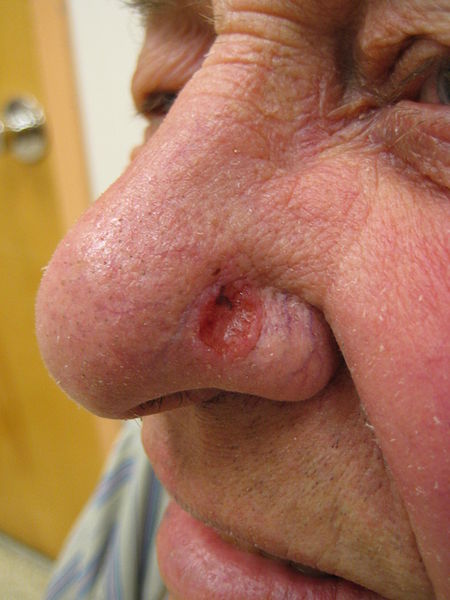
На данной фотографии изображена базалиома носа.
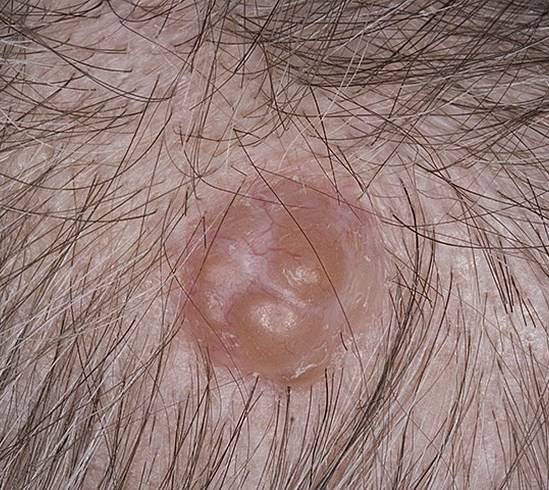
На данной фотографии изображена базалиома волосистой части головы.
Причины заболевания
Причины развития базалиомы, как и других опухолей, в настоящее время точно не установлены. Однако выявлены так называемые
предрасполагающие факторы , наличие которых у человека повышает риск развития базалиомы. К подобным предрасполагающим факторам относят следующие:
Частое и длительное пребывание на солнце, в том числе работа под прямыми солнечными лучами;
Посещение
солярияв течение длительного времени;
Светлая кожа;
Склонность к образованию солнечных ожогов;
Склонность к образованию
веснушекпосле непродолжительного нахождения под прямыми солнечными лучами;
Кельтское происхождение;
Работа с соединениями
мышьяка ;
Употребление
питьевой воды , содержащей мышьяк;
Частые и продолжительные контакты с канцерогенными веществами, такими, как сажа, деготь, смола, парафиновый воск, битум, креозот и продукты нефтепереработки;
Вдыхание продуктов сжигания горючих сланцев;
Сниженный
иммунитет ;
Альбинизм;
Наличие пигментной керодермы;
Наличие синдрома Горлинга-Гольца;
Воздействие ионизирующего излучения, в том числе произведенная ранее лучевая терапия;
Ожоги ;
Рубцы на коже;
Язвы на коже.
Помимо предрасполагающих факторов, базалиомы имеются предраковые заболевания, наличие которых существенно повышает риск развития опухоли, поскольку они могут перерождаться в рак.
К предраковым заболеваниям базалиомы относят следующие:
Кератоакантома;
Кожный рог;
Актинический кератоз;
Пигментная ксеродерма;
Верруциоформная эпидермодисплазия Левандовского-Лютца;
Гигантская
кондиломаБушке-Левенштайна;
Лейкопия.
При появлении вышеперечисленных предраковых заболеваний кожи их следует своевременно вылечить, поскольку если данные состояния оставить без внимания, они могут переродиться в злокачественную опухоль, причем не только в базалиому, но и в меланому или плоскоклеточный рак кожи.
Формы базалиомы (классификация)
В настоящее время имеется две основных классификации базалиом, одна из которых основана на внешнем виде и особенностях роста опухоли, а вторая – на ее микроскопическом строении. Соответственно, классификация базалиом на основе их вида и особенностях роста считается клинической и наиболее часто используется практикующими врачами для описания опухоли в развернутой формулировке диагноза. Классификация базалиом на основе их микроскопического строения используется врачами-гистологами, которые изучают удаленные опухоли или их части, взятые в ходе
биопсий . Данная гистологическая классификация практикующими врачами-клиницистами практически не используется, но играет большое значение в научных исследованиях.
Согласно клинической классификации выделяют следующие формы базалиомы:
Узелково-язвенная форма;
Крупноузелковая (нодулярная, солидная форма);
Прободающая форма;
Бородавчатая (папиллярная) форма;
Пигментная (плоская рубцовая) форма;
Склеродермоподобная форма;
Поверхностная (педжетоидная) форма;
Цилиндрома (опухоль Шпиглера).
Вышеперечисленные формы обеспечивают довольно подробное и точное описание всех вариантов базалиом, которые могут встретиться практикующему клиницисту. Однако наиболее часто у человека развиваются базалиомы узловой (узелково-язвенные или нодулярные), поверхностной, склеродермоподобной или плоской форм. Рассмотрим краткую характеристику всех форм базалиом.
Узелково-язвенная базалиома
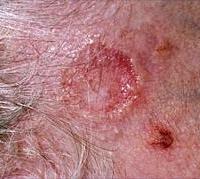
Узелково-язвенная базалиома наиболее часто формируется на веках, складках между щеками и носом, а также на внутренних углах глаз. На начальных стадиях базалиома представляет собой плотный небольшой узелок, выступающий над остальной поверхностью кожи. Кожа, покрывающая базалиому, окрашена в различные оттенки розового и красного, и сильно истончена. Размеры опухоли медленно, но неуклонно увеличиваются. При существовании в течение длительного времени поверхность узелка изъязвляется, вследствие чего в центре образуется провал, закрытый сальным налетом беловатого цвета, который сменяется корочкой. Под влиянием изъязвления узелок приобретает неправильную форму, центр которой покрыт корочкой, а на оставшихся участках видны кровеносные сосуды. По краям узелка образуется валик жемчужного цвета. опухоль активно разрушает все пограничные с ней ткани кожи, увеличиваясь в размерах.
Солидная (нодулярная, крупноузелковая) базалиома
Солидная базалиома локализуется на тех же участках кожи, что и узелково-язвенная форма опухоли. Однако в отличие от узелково-язвенной формы, крупноузелковая базалиома всегда растет наружу, а не в глубь кожи. Поэтому данная форма базалиомы представляет собой выступающее над поверхностью кожи образование в форме половины шара, которое медленно увеличивается в размерах, выбухая наружу все больше. Кожа над опухолью окрашена в светло-розовый или желтоватый цвет, и под ней видны кровеносные сосуды.
Прободающая базалиома
Прободающая базалиома обычно формируется на участках кожного покрова, которые постоянно травмируются. По внешнему виду сходна с узелково-язвенной формой, однако степень изъязвления у прободающей базалиомы гораздо выше. Это означает, что практически весь узелок покрыт корочкой, а по краям имеет лишь небольшой объем неизъязвленных тканей, из-под которых просвечивают кровеносные сосуды. Кроме того, прободающая базалиома растет гораздо быстрее узелково-язвенной.
Бородавчатая базалиома
Бородавчатая базалиома характеризуется ростом наружу, формируя при этом причудливые разрастания, напоминающие по внешнему виду цветную капусту. Опухоль покрывает кожу в виде многочисленных полушаровидных узелков, выступающих над ее поверхностью. Кожа над узелками окрашена в более светлые тона относительно окружающего кожного покрова. На поверхности узелков отсутствуют изъязвления и не просвечивают кровеносные сосуды. Сами узелки очень плотные наощупь.
Пигментная (плоская рубцовая) базалиома
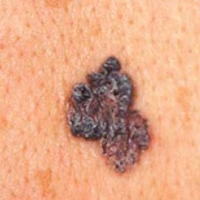
Пигментная (плоская рубцовая) базалиома имеет вид темной (коричневой или черной) плоской родинки, окруженной возвышающимся ободком, состоящим из очень мелких узелков и напоминающим жемчужное ожерелье. При длительном существовании базалиома увеличивается в размере, а ее центральная часть, находящаяся внутри "жемчужного" ободка, начинает изъязвляться. Вследствие этого образуется плоская язва, которая начинает заживать с образованием рубца. В итоге базалиома приобретает характерный вид – пятно с рубцами в центре, расположенное ниже уровня окружающей кожи, окруженное "жемчужным" валиком и постоянно увеличивающееся в размерах.
Склеродермоподобная базалиома
На начальных стадиях выглядит, как небольшой и плотный бледный узелок, возвышающийся над поверхностью кожи. Постепенно узелок вырастает и образует бляшку, покрытую тонкой бледной кожей, через которую просвечивают кровеносные сосуды. В редких случаях поверхность бляшки подвергается изъязвлению.
Поверхностная базалиома
Поверхностная базалиома представляет собой плоскую бляшку на коже различной неправильной формы, окрашенную в различные оттенки красного или розового. По краю образования имеется валик из мелких пузырьков, образующих структуру, похожую на жемчужное ожерелье. Размер бляшки медленно увеличивается. Подобная форма базалиомы может существовать десятилетиями, поскольку ее поверхность не изъязвляется и не беспокоит человека.
Цилиндрома (опухоль Шпиглера)
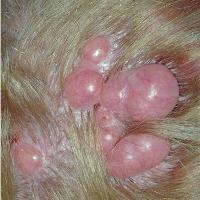
Цилиндрома (опухоль Шпиглера) всегда формируется только на волосистой части головы. Опухоль состоит из большого количества мелких плотных узелков в форме полусферы, возвышающихся над поверхностью кожи. Узлы окрашены в фиолетово-розовый цвет, а их размер может колебаться от 1 см до 10 см. Поверхность базалиом сплошь покрыта сосудистыми звездочками.
Согласно гистологической классификации выделяют три разновидности базалиомы:
1. Поверхностная мультицентрическая базалиома;
2. Склеродермальная базалиома;
3. Фиброзно-эпителиальная базалиома.
Симптомы заболевания
Базалиома характеризуется медленным, но неуклонным ростом, вследствие чего в течение нескольких лет опухоль из маленького узелка превращается в образование более 10 см в диаметре. На начальных стадиях базалиома выглядит, как розовато-серый, полупрозрачный пузырек, напоминающий жемчужину. Наощупь опухоль плотная, покрытая корочкой. Корочка плохо отделяется от поверхности базалиомы. В некоторых случаях опухоль возникает не как узелок, а напротив, как вдавленная эрозия, напоминающая царапину.
Затем по мере роста опухоли ее центральная часть начинает изъязвляться. Причем язвочки покрываются корочками, при отделении которых становятся видны кровоточащие эрозии. Вокруг корочки или открытой язвочки имеется валик из мелких пузырьков-"жемчужин". Со временем язва становится глубже, а ее поверхность уплотняется, а по краям образуется валик. По мере разрастания базалиомы ее поверхность начинает
шелушиться .
Базалиома может расти верх или вглубь. Если опухоль растет вверх, то есть, наружу, то изъязвляясь, она образует плотную и неподвижную бляшкообразную структуру на поверхности кожи. Если же опухоль растет вглубь, то изъязвляясь, она все сильнее углубляется и, в конечном итоге, разрушает глубоко расположенные ткани, в том числе кости.
Стадии базалиомы
В зависимости от размеров опухоли и глубины поражения тканей выделяют пять стадий базалиомы:
Стадия 0 – базалиома in situ (опухоль еще не сформировалась, но в коже уже появились раковые клетки).
Стадия I – поверхностная базалиома (опухоль не превышает 2 см в самом большом размере).
Стадия II – плоская базалиома (опухоль от 2 см до 5 см в самом большом размере).
Стадия III – глубокая базалиома (опухоль более 2 см в размере с изъязвлением поверхности). На этой стадии происходит прорастание опухоли в дерму, подкожную жировую клетчатку, мышцы, сухожилия и кости.
Стадия IV – папиллярная базалиома (опухоль более 5 см в диаметре с изъязвлениями и разрушенными костями, расположенными под новообразованием).
Помимо данной точной классификации используется другая – более простая, согласно которой выделяют начальную, развернутую и терминальную стадии базалиомы.
Начальная стадия базалиомы соответствует 0 и I стадиям точной классификации. Это означает, что к начальной стадии относят базалиомы, представляющие собой небольшой узелок менее 2 см в диаметре без изъязвления.
Развернутая стадия базалиомы соответствует II и началу III стадии точной классификации. То есть, развернутая стадия базалиомы характеризуется появлением относительно большой опухоли с первичным изъязвлением.
Терминальная стадия базалиомы соответствует III–IV стадиям точной классификации. Это означает, что в терминальной стадии опухоль имеет большой размер – до 10 см или более, и проросла глубокие подлежащие ткани, в том числе кости. На этой стадии развиваются многочисленные осложнения, обусловленные разрушением органов.
Последствия (осложнения)
Базалиома является самой низкоагрессивной формой рака кожи, которая практически никогда не образует метастазы в другие органы. Однако несмотря на это, базалиома может провоцировать тяжелые осложнения, способные приводить не только к потере функций некоторых органов, но и к смертельному исходу.
Подобные осложнения базалиомы обусловлены разрушением глубоко лежащих тканей растущей опухолью. Если опухоль запущена, то есть, сильно разрослась и разрушила кости, уши, глаза или оболочки
головного мозга , то у человека перестают нормально функционировать пораженные органы. Соответственно, именно нарушение
зренияи слуха или
переломыкостей будут являться осложнениями базалиомы. При прорастании базалиомы в головной мозг человек, как правило, умирает.
Базалиома – лечение
Лечение опухоли заключается в ее удалении различными способами. Поскольку опухоль расположена на поверхности кожи и легко доступна для обработки различными средствами, то ее удаление производят не только хирургическим путем, но и консервативными методами. К консервативным методам удаления базалиом относят лучевую терапию и местную химиотерапию мазями или аппликациями. К хирургическим методам удаления базалиомы относят иссечение скальпелем, криодеструкцию и др.
Удаление базалиомы
Удаление базалиомы в настоящее время производится при помощи следующих консервативных и хирургических методов:
Иссечение базалиомы скальпелем (операция);
Лазерная деструкция (разрушение базалиомы при помощи облучения лазером);
Криодеструкция (разрушение опухоли при помощи жидкого азота);
Электрокоагуляция (разрушение опухоли раскаленной петлей);
Лучевая терапия (разрушение опухоли облучением);
Местная химиотерапия (нанесение на опухоль мазей, содержащих 5-фторурацил, имиквимод, метотрексат, колхамин и др.);
Фототерапия (разрушение опухоли воздействием цветовых вспышек после предварительного введения особого фотосенсибилизирующего вещества).
Операция при базалиоме
Операция при базалиоме заключается в иссечении опухоли вместе с 0,5 – 2 см окружающих тканей при помощи скальпеля. Обычно данный метод используется для удаления базалиом больших размеров или при глубоком прорастании опухоли. Операция производится под местным обезболиванием, поэтому сразу же после ее завершения человек может пойти домой.
Удаление лазером
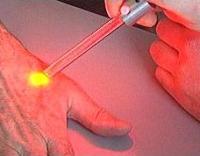
Удаление базалиомы лазером обладает рядом преимуществ перед хирургической операцией, такими как:
Минимизация риска рецидива;
Безболезненность манипуляции;
Стерильность, что исключает инфицирование раны;
Заживление без большого и заметного рубца.
К лазерному удалению базалиомы можно прибегать только при небольших размерах опухоли. Также данный метод оптимален при локализации опухоли в трудно доступных местах, например, за ухом, в углу глаза и др.
В зависимости от типа используемого лазера для полного удаления базалиомы придется провести от 1 до 3 сеансов.
К сожалению, лазерное удаление базалиомы нельзя применять при наличии у человека следующих заболеваний или состояний:
Криодеструкция опухоли
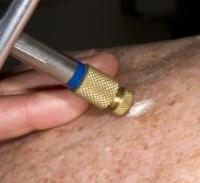
Криодеструкция базалиомы заключается в обработке опухоли
жидким азотом . Под воздействием низкой температуры клетки опухоли погибают и разрушаются, что позволяет полностью удалить новообразование. Криодеструкция проводится под местным обезболиванием.
Метод криодеструкции можно использовать для удаления небольших базалиом, расположенных на открытых участках кожи, в том числе на лице. После криодеструкции опухоли остаются нежные малозаметные рубцы.
Облучение базалиомы
Облучение базалиомы проводится редко, поскольку повышает риск развития плоскоклеточного рака кожи в будущем. Однако при невозможности удаления опухоли другими методами,
лучевая терапияявляется ведущим методом лечения, причем весьма эффективным. Для полного разрушения базалиомы производят несколько сеансов облучения, за которые набирают суммарную дозу 45 – 60 Грей.
Электрокоагуляция
Электрокоагуляция заключается в разрушении опухоли разогретыми электрическим током электродами. Метод электрокоагуляции базалиомы полностью аналогичен так называемому "прижиганию"
эрозии шейки маткии оптимален для удаления опухолей небольшого размера, локализованных вдали от жизненно-важных органов (глаз, ушей и др.).
Местная химиотерапия
Местная химиотерапия заключается в обработке опухоли мазями, содержащими химиопрепараты (5-
фторурацил , имиквимод,
метотрексат , колхамин). Эти мази наносят непосредственно на опухоль, с поверхности которой активные вещества попадают в раковые клетки и убивают их. Подобный вариант химиотерапии является щадящим, поскольку не вызывает тяжелых системных эффектов, как при приеме внутрь, и позволяет воздействовать точечно только на опухоль, не затрагивая других активно делящихся клеток организма.
Подробнее о химиотерапии Фототерапия
Фототерапия заключается во введении в опухоль специального фотосенсибилизирующего вещества с последующим воздействием на нее вспышками света. Данный метод применяется для удаления базалиом, находящихся в труднодоступных местах, например, на веках и т.д.
Комбинированный метод удаления базалиом
Комбинированный метод удаления базалиом заключается в применении одновременно нескольких способов, например, криодеструкции и местной химиотерапии и т.д. Обычно комбинированное лечение применяется для базалиом с локализацией в труднодоступных участках или для больших опухолей, проросших глубоко в подлежащие ткани.
Выбор метода удаления опухоли осуществляется лечащим врачом на основании глубины и площади поражения кожи и подлежащих тканей, а также в зависимости от клинической формы базалиомы.
Операция по удалению базалиомы кожи носа, пластика - видео
Народное лечение

Разнообразные народные методы позволяют замедлить рост базалиомы, но не способны полностью удалить новообразование. Поэтому методы
народной медициныследует рассматривать в качестве хорошего и эффективного дополнения к хирургическому или консервативному способу удаления базалиомы.
Наиболее эффективны в лечении базалиомы следующие народные методы:
Мазь с лопухом и чистотелом. Для приготовления мази берут по 1/2 стакана измельченной травы
лопухаи
чистотелаи заливают расплавленным свиным салом. Затем ставят смесь в духовку при 150o на 2 часа. Готовую мазь перекладывают в удобную емкость и настаивают 2 дня при комнатной температуре, после чего наносят на опухоль толстым слоем по 3 раза в день.
Свежий сок чистотела. Для его получения достаточно разломать веточку растения. Через несколько секунд на разломе выступит сок, которым можно смазывать базалиому по 3 – 4 раза в день.
Сок золотого уса. Для получения сока растение
золотого усацеликом промывают и пропускают через мясорубку. Измельченное растение собирают в марлю и выдавливают сок в удобную емкость. Затем в данном соке смачивают ватный тампон и накладывают его на базалиому на сутки.
Данными народными методами можно пользоваться, пока нет возможности удалить базалиому, чтобы максимально замедлить рост опухоли и не допустить ее прорастания в глубоко лежащие ткани.
После удаления базалиомы (рецидив)
Базалиома представляет собой опухоль, склонную к рецидивированию. Это означает, что после удаления опухоли риск появления базалиомы на том же участке кожи через некоторых промежуток времени довольно высок. Также высок риск того, что базалиома сформируется на другом участке кожного покрова.
Согласно результатам современных исследований и наблюдений за людьми, которым удаляли различные формы базалиом, вероятность рецидива в течение пяти лет составляет не менее 50%. Это означает, что в течение 5 лет после удаления базалиомы опухоль вновь образуется у половины людей.
Наиболее вероятны рецидивы, если удаленная базалиома локализовалась на веках, носу, губах или ухе. Кроме того, вероятность рецидива базалиомы тем выше, чем больший размер имела удаленная опухоль.
Прогноз
Прогноз по жизни и по
здоровьюпри базалиоме благоприятный, поскольку опухоль не дает метастазов. В течение 10 лет после удаления опухоли выживают в общем 90% людей. А среди тех, у кого опухоль была удалена не в запущенном состоянии, десятилетняя выживаемость приближается практически к 100%.
Запущенной считается опухоль более 20 мм в диаметре или проросшая в подкожную жировую клетчатку. То есть, если базалиома на момент удаления была менее 2 см и не проросла в подкожную жировую клетчатку, то 10-летняя выживаемость составляет практически 98%. Это означает, что данная форма рака поддается полному излечению.
Отзывы о лечении базалиомы

Практически все отзывы о лечении базалиомы являются положительными, что обусловлено быстрым удалением опухоли с последующим полным выздоровлением и восстановлением целостности тканей. В отзывах люди указывают, что опухоль удаляли различными методами, однако во всех случаях результат был положительным – через некоторое время кожа полностью заживала и на ней практически не оставалась следов.
Люди, перенесшие удаление базалиомы, часто пишут, что пробовали народные методы лечения, однако они не помогли, и когда опухоль все же разрослась, пришлось обращаться к врачу и удалять хирургическим путем. В подобных отзывах люди рекомендуют не тянуть время, а как можно скорее после обнаружения базалиомы обращаться к врачу и удалять опухоль, поскольку ничего страшного в этом нет.
Также в отзывах о лечении указывается, что базалиома поддается полному излечению, но может рецидивировать. На основании этого в отзывах содержатся рекомендации не бояться данной разновидности рака, а как можно быстрее удалять опухоль, как при ее первом появлении, так и при рецидиве.
Автор: Наседкина А.К.
Специалист по проведению исследований медико-биологических проблем.


















